سلول های تولید کننده انسولین (ADIP) مشتق از آسینار به جزایر غدد درون ریز از قبل موجود نفوذ می کنند. اعتبار: ارتباطات طبیعت (2024). DOI: 10.1038/s41467-024-47972-4
در سال 2016، محققان دانشگاه پیتسبورگ، دکتر فرزاد اسنی، دکترا، و جینگ هو، دکتری، آزمایشی را بر روی موش انجام دادند که در آن یکی از دو نسخه از ژن کدکننده آنزیمی به نام چسبندگی کانونی کیناز (FAK) را حذف کردند. ). آنها به نقش FAK در سرطان لوزالمعده علاقه مند بودند، اما یک یافته غافلگیرکننده، تحقیقات را به سمت و سویی بسیار متفاوت هدایت کرد.
اسنی، دانشیار جراحی در پیت و عضو مرکز سرطان UPMC Hillman و موسسه پزشکی بازساختی مکگاوان، میگوید: «لوزالمعده عجیب به نظر میرسید، تقریباً مثل این بود که بعد از یک جراحت میخواست بازسازی شود.
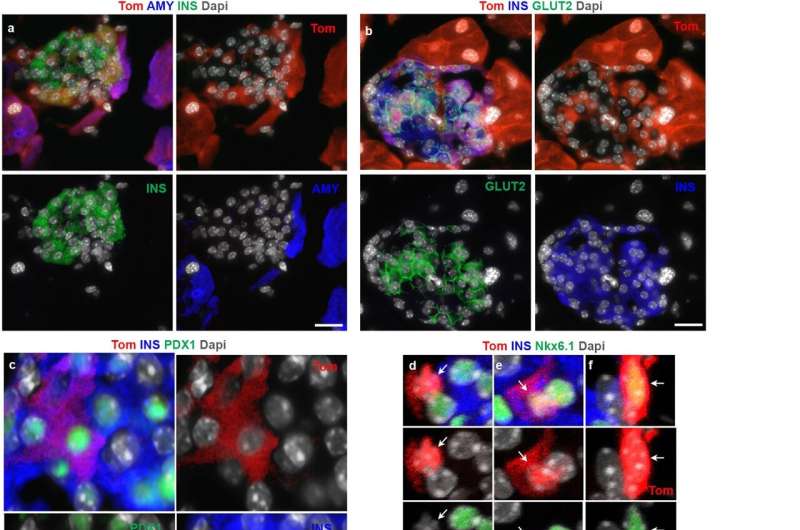
حتی عجیبتر، دستهای از سلولها در پانکراس هم انسولین و هم آمیلاز را بیان میکردند. در موشها و انسانهای طبیعی، هورمون تنظیمکننده قند خون انسولین توسط سلولهای بتا تولید میشود، در حالی که آمیلاز، آنزیم گوارشی، توسط سلولهای آسینار ساخته میشود. عملکرد سلولهای آسینار و بتا بسیار متمایز است، بنابراین منطقی نبود که خوشهای از سلولها شبیه ترکیبی از این دو باشد.
اسنی می گوید: «سه توضیح ممکن برای آنچه در موش های جهش یافته دیدیم وجود داشت. “این فقط می توانست مصنوع از آزمایش ما باشد، سلول های بتا می توانستند شروع به ساخت آمیلاز کنند یا سلول های آسینار می توانستند شروع به تولید انسولین کنند – که جام مقدس است.”
اسنی و تیمش در واقع به این جام مقدس برخورد کرده بودند. در یک جدید ارتباطات طبیعت در مقاله، محققان نشان میدهند که یک داروی مهارکننده FAK که در درمان سرطان مورد مطالعه قرار گرفته است، سلولهای آسینار را به سلولهای تولیدکننده انسولین (ADIP) مشتق از آسینار تبدیل کرده و به تنظیم گلوکز خون در موشهای دیابتی و یک پستاندار غیر انسانی کمک میکند.
یافتهها نشان میدهد که مهارکنندههای FAK میتوانند راه جدیدی برای جایگزینی انسولین درمانی در بیماران دیابتی باشند. بدون انسولین کافی، بیماران مبتلا به دیابت در معرض خطر هیپرگلیسمی یا قند خون بالا هستند که می تواند به عروق خونی و اندام ها آسیب برساند و منجر به حملات قلبی، سکته مغزی و سایر عوارض جدی شود.
برای بررسی اثرات سلولهای ADIP در مدل حیوانی دیابت، محققان تا حدی یا به طور کامل سلولهای بتای حیوانات را با دوز کم یا زیاد ترکیبی به نام استرپتوزوتوسین، شبیه دیابت، از بین بردند. سپس موش ها را با یک دوره 3 هفته ای داروی خوراکی مهارکننده FAK به نام PF562271 یا دارونما تحت درمان قرار دادند.
موش های تحت درمان با مهارکننده FAK حدود 30 درصد از توده سلولی بتا اولیه خود را به دست آوردند و درمان تا حدی باعث بهبود هیپرگلیسمی شد. این نتایج تا پایان آزمایش چند هفته بعد ادامه داشت و نشان میدهد که درمان یکباره ممکن است مزایای طولانیمدتی برای کنترل دیابت داشته باشد.
این تیم همچنین اثرات مهارکننده FAK را در یک پستاندار غیر انسانی مورد بررسی قرار دادند. پس از اینکه چهار ماکاکو استرپتوزوتوسین محرک دیابت دریافت کردند، برای مدیریت قند خون خود به 5 تا 20 واحد انسولین در روز نیاز داشتند. سپس، محققان یکی از این ماکاک های دیابتی را با یک دوره 3 هفته ای مهارکننده FAK درمان کردند. شش هفته بعد، نیاز حیوان به انسولین تا 60 درصد کاهش یافت، یک بهبود پایدار که بدون درمان اضافی تا پایان آزمایش چهار ماه بعد ادامه یافت.
ایده تحریک سلولهای آسینار برای تولید انسولین جدید نیست، اما مهارکنندههای FAK ممکن است مسیر ترجمه هموارتری نسبت به روشهای ژنتیکی داشته باشند، زیرا این دارو قبلاً در آزمایشهای سرطان فاز 1 آزمایش شده است. همچنین به صورت خوراکی داده میشود، که سادهتر از ابزارهای ژنتیکی پیچیدهای است که شامل انتقال ویروسی ژنهای خارجی یا عوامل ژنتیکی است که ژنها را روشن میکنند.
اسنی میگوید: «از نظر عملکردی، سلولهای ADIP باید شبیه سلولهای تولیدکننده انسولین مشتقشده از سلولهای آسینار در مطالعات دیگر باشند، اما یک تمایز مهم این است که سلولهای ما در واقع به جزایر لوزالمعده از قبل موجود، جایی که سلولهای بتا به طور معمول در آنها قرار دارند، نفوذ کردهاند. سلولهای ما میتوانند از محیط جزیرهها استفاده کنند، جایی که به رگهای خونی برای نظارت بر گلوکز دسترسی دارند، که آنها را بسیار قویتر میکند.»
با امید نهایی به راه اندازی یک کارآزمایی بالینی برای آزمایش مهارکننده FAK در بیماران دیابتی، اسنی و تیم او اکنون در حال برنامه ریزی آزمایش های طولانی مدت بر روی موش ها هستند تا مدت زمان کنترل قند خون را پس از یک دوره مصرف دارو در مدل های موش برای نوع مورد بررسی قرار دهند. دیابت نوع 1 یا 2 آنها همچنین در حال بررسی اثرات مهار FAK در بافت های پانکراس از اهداکنندگان انسانی هستند.
اطلاعات بیشتر:
Shakti Dahiya و همکاران، تبدیل آسینار به سلول شبه بتا از طریق مهار چسبندگی کانونی کیناز، ارتباطات طبیعت (2024). DOI: 10.1038/s41467-024-47972-4
ارائه شده توسط دانشگاه پیتسبورگ
نقل قول: داروی سرطانی تغییر کاربری میتواند دیابت را با تحریک سلولهای آسینار پانکراس برای تولید انسولین درمان کند (2024، 6 مه) که در 6 مه 2024 از https://medicalxpress.com/news/2024-05-repurposed-cancer-drug-diabetes-nudging بازیابی شده است. html
این برگه یا سند یا نوشته تحت پوشش قانون کپی رایت است. به غیر از هرگونه معامله منصفانه به منظور مطالعه یا تحقیق خصوصی، هیچ بخشی بدون اجازه کتبی قابل تکثیر نیست. محتوای مذکور فقط به هدف اطلاع رسانی ایجاد شده است.